Binnenkort komt u in het UMC Utrecht voor een laparoscopie om de stoornis in uw eierstokfunctie te behandelen. Een laparoscopie is een ingreep waarbij de arts met een speciaal instrument, een laparoscoop, in de buikholte kan kijken. De gynaecoloog maakt twee kleine sneetjes in de buik (net onder de navel en bij de bovengrens van het schaamhaar). Deze sneetjes worden gebruikt om de laparoscoop of kijkbuis en een tastinstrument in de buikholte te brengen. Meestal is er een derde sneetje links of rechts in de onderbuik nodig om een extra instrument in te brengen. De ingreep gebeurt in dagbehandeling. Dit houdt in dat u ’s ochtends wordt opgenomen op de afdeling O.K.-Dagbehandeling. Hier vindt de ingreep plaats; deze neemt ongeveer een half uur tot drie kwartier in beslag. Als alles naar wens verloopt, gaat u in de loop van de dag weer naar huis.
Hier kunt u lezen over uw aandoening (PCO syndroom) en de laparoscopische behandeling daarvan. Meer over de gang van zaken op tijdens de operatiedag leest u onder de kopjes ‘Dagbehandeling’, ‘Pre-operatieve screening’ en ‘Laparoscopie en Blauw Spuiten’.
Polycysteus Ovarium Syndroom (PCOS)
Bij u is het Polycysteus Ovarium Syndroom (PCOS) vastgesteld. Bij deze stoornis in uw eierstokfunctie is sprake van een overmatig grote hoeveelheid eiblaasjes (follikels). Deze follikels produceren samen teveel mannelijke hormonen, androgenen genaamd. Deze androgenen maken het milieu in de eierstok te ongunstig om elke maand opnieuw een follikel te laten uitgroeien en te laten ovuleren. Er zijn sterke aanwijzigingen dat het normaal maken van de androgeenproductie in de eierstok een belangrijke stap is in het normaal maken van de functie van de eierstok.
Tijdens de behandeling uitklapper, klik om te openen
Eén van de manieren om de androgeenproductie te verminderen, is het verminderen van het aantal eiblaasjes dat in de eierstokken aanwezig is. Dit kan bereikt worden door de voorraad microscopische follikels (voorlopers van de eiblaasjes) te verminderen. Dit gebeurt door in de eierstok stukjes weefsel te vernietigen met een naald waar electrische stroom op wordt gezet.
Het resultaat van deze ingreep is dat de androgeenproductie sterk wordt verminderd. In vijftig tot zestig procent van de gevallen wordt de menstruatiecyclus regelmatig. Dit betekent ook een herstel van de kans op zwangerschap. In het geval de cyclus niet compleet of slechts tijdelijk herstelt, is vaak de reactie op een eerder toegepaste behandeling wel succesvol (bijvoorbeeld ClomifeenCitraat). De arts heeft de overwegingen om deze behandeling toe te passen met u besproken en afgewogen tegen alternatieven als Metformine en FSH-injecties. Een belangrijk voordeel van de LEO behandeling is dat een eenmalige ingreep langdurig resultaat kan geven en dat bij zwangerschap de kans op meerlingen erg klein is. Een nadeel is de narcose die u moet ondergaan en de kans op het ontstaan van verklevingen. Er zijn echter veel aanwijzingen dat deze verklevingen geen belemmering geven van de vruchtbaarheid.
Wat gebeurt er tijdens de behandeling
De arts bekijkt tijdens de ingreep eerst alle organen in de buikholte, met name de geslachtsorganen (baarmoeder, eileiders en eierstokken). Met behulp van één van de hulpinstrumenten wordt dan de eierstok vastgepakt. Met een naald prikt de arts in de eierstok. Tegelijkertijd wordt gedurende vijf seconden elektrische stroom door de naald gevoerd (zie figuur). Door de elektrische stroom wordt het weefsel rond de naald vernietigd. Dit betekent dat daarbij een flink aantal microscopische follikels verdwijnt. Het prikken gebeurt op vijf tot zeven plaatsen in de eierstok. De totale voorraad follikels neemt hierdoor af.
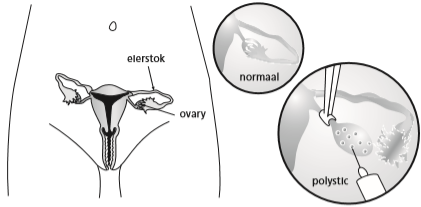
Figuur:
Links: Een weergave van de geslachtsorganen van de vrouw.
Rechts: Polycysteus ovarium: met een electrocoagulatienaald worden gaatjes in de eierstok gebrand.
Nadat de procedure in beide eierstokken is toegepast wordt de bekkenholte gespoeld met warm fysiologisch zout. De arts controleert de prikgaatjes in de eierstokken op bloedingen. Om de functie van de eileiders te beoordelen wordt via een slangetje een blauwe kleurstof in de baarmoeder gebracht. De arts kijkt of deze blauwkleurstof via de eileiders in de buikholte stroomt. Op deze wijze kan de doorgankelijkheid van de eileiders worden gecontroleerd.
Wat te doen na de behandeling
Sommige patiënten voelen zich na de eerste dagen volgend op de ingreep niet erg fit. Dit is dan een bijwerking van de narcose, die vanzelf weer verdwijnt. Ook kunt u een paar dagen een beetje buikpijn hebben. Soms treedt bloedverlies uit de vagina op. Over het algemeen zal dit weinig zijn en in de loop van een paar dagen verdwijnen. De hechtingen kunt u één week na de ingreep door uw huisarts laten verwijderen. Waarschuw de (huis)arts bij het optreden van één of meer van de volgende verschijnselen:
- Buikpijn die niet minder maar juist heviger wordt.
- Koorts.
- Roodheid en zwelling van de wond.
- Vochtverlies uit de wond.
U doet er goed aan uzelf een dag of tien te ontzien. Vraag, voordat u het ziekenhuis verlaat, wat u wel en niet mag doen wanneer u zich daarover onzeker voelt. Meestal voelt u zelf wel, wanneer alles weer kan. In sommige gevallen vindt enige tijd na het onderzoek een controle plaats.
Na de behandeling uitklapper, klik om te openen
In de maanden na de behandeling wordt bekeken of de menstruatiecyclus herstelt. We vragen u daarom een menstruatiekalender bij te houden en ook een basale temperatuurkaart. Op basis van deze informatie bekijkt de arts na drie maanden of de behandeling het gewenste resultaat heeft opgeleverd. U mag in deze periode zwanger proberen te worden.
Indien na drie maanden blijkt dat er geen herstel van de menstruatiecyclus is bereikt, spreekt de arts met u over voortzetting van de behandeling met Clomifeen Citraat, Metformine, FSH injecties of IVF.
Mocht u naar aanleiding van deze informatie nog vragen hebben, dan kunt u contact opnemen met de:
- Polikliniek Gynaecologie
Op maandag tot en met vrijdag van 9.00 - 10.00 uur.
Telefoonnummer 088 75 575 54. - O.K.-Dagbehandeling
Op maandag tot en met vrijdag van 7.30 - 16.30 uur.
Telefoonnummer 088 75 588 24.
Zorgkosten uitklapper, klik om te openen
Meer over zorgkostenContact uitklapper, klik om te openen
Wilt u een afspraak maken of hebt u vragen? Neem dan contact op met de polikliniek gynaecologie.
Samenwerking met Bergman Clinics
UMC Utrecht gynaecologen zien nieuwe patiënten met gynaecologische klachten voor onderzoek en eventuele behandelingen in Bergman Clinics. Zowel UMC Utrecht als Bergman Clinics streven naar ‘Juiste zorg op de Juiste plek’ en kwalitatief hoogstaande gynaecologische zorg met korte toegangstijden. Op die manier maakt het UMC Utrecht ruimte voor de huidige en vooral toekomstige patiënten die meer specialistische zorg nodig hebben of voor patiënten met een complexe achtergrond.
